Tápcsatorna betegségei Mozgásszervi betegségek Civilizációs betegségek Táplálkozási zavarok Elhízás Soványság Egészségmagatartási zavarok Segítségkérés lehetőségei
A tápcsatorna betegségei
Fogbetegségek és fogsor rendellenességek
Fogorvoshoz nem csak kialakult betegség esetén érdemes fordulni. A rendszeres ellenőrzés és fogkő eltávolítás betegségek megelőzését szolgálja.

A fog mindhárom rétege elmeszesedik, sajnos azonban nem mindenhol egyenletesen: a kevesebb kalcium sót tartalmazó helyek mechanikai (repedések, törések) és kémiai (az ételekben található és a baktériumok által termelt savak) hatásokkal szemben kevésbé ellenállók, így a fogkorona zománcrétegének mechanikai vagy kémiai sérülésével kezdődő fogszuvasodás számára fokozottan veszélyeztetett helyek. Amikor a kialakuló lyuk megközelíti, illetve eléri a pulpaüreget, azt az esetek többségében a fogfájás haladéktalanul jelzi.
A fogszuvasodást okozó baktériumok fogon való megtelepedését a nyál által feloldott és a fogra rakódó lepedék megkönnyíti. Ha ezt fogtisztítással nem távolítjuk el, a nyálban lévő ásványi anyagok további berakódásával kéregszerű bevonattá alakul – ez a fogkő. A fogkő kezdetben világos, sárgás színű és lágy, idővel azonban barna és kemény lesz, ezért fogkefével már nem tudjuk eltávolítani. A képződését befolyásolják örökletes tényezők, az étkezési szokások és a dohányzás. A fogkő nem csak esztétikai problémát, hanem hosszabb idő után ínybetegségeket (ínygyulladást, ínysorvadást és fogágybetegséget) is okozhat.
A foggyökér külső felszínét borító cementréteg és a fogmeder csontállománya között egy rostokban, erekben és idegekben gazdag kötőszöveti állomány, az úgynevezett gyökérhártya található. Feladata a fog rugalmas rögzítése, valamint a fogmozgásokról tájékoztató (érző) információk továbbítása. Amennyiben kötőszöveti rostjainak termelése gyulladások vagy krónikus C-vitamin hiány (skorbut) következtében leáll, a fogak meglazulnak, végül kihullnak.
A fogak rögzítésében a fognyak területét körülvevő fogínynek is elévülhetetlen érdemei vannak. Ahol a fogíny a foghoz simul, egy kis árok alakul ki, amelyben táplálékmaradványok halmozódhatnak fel. Ez azért veszélyes, mert a fogíny foghoz fekvő felszínét már nem védi hámréteg, és az árok mélyéről a táplálékmaradványokon megtelepedő baktériumok könnyebben lejuthatnak a foggyökér mellé. Az ebből esetlegesen kialakuló gyulladás fogágybetegség kialakulásához, majd a fogíny gyulladásához vezethet.
A fogíny sorvadása és a cementrétegen való lejjebb húzódása két sajnálatos következménnyel jár. Egyrészt meglazulnak a fogak, hiszen a fogíny egyre kevésbé járul hozzá rögzítésükhöz, és az említett, a fogat a fogmederben rögzítő kötőszöveti rostok – mivel önmagukban nem képesek a mechanikai terhelésekkel megküzdeni – sorban elpattannak. Másrészt éppen az a gát lazul meg, amely a baktériumok cementréteghez való lejutását van hivatva megakadályozni, aminek következtében a fogmeder felszínét borító csonthártya, valamint a cementréteg is veszélybe kerülhet (ez utóbbi a mikrobák által termelt savakkal szemben nem olyan ellenálló, mint a fogzománc). A folyamat végső soron – még ép fogak esetében is – a fogak meglazulása után azok elvesztését okozhatja.
A fogsérüléseket és a fogak betegségeit úgynevezett fogmegtartó kezelésekkel lehet orvosolni, melyek elsődleges célja a fog és a fogsor felépítésének és működésének helyreállítása.
Diagnosztika
Mivel a fogakba épülő szervetlen anyagok mészsók, a fogak – a csontokhoz hasonlóan – vizsgálhatók röntgensugarakkal. Röntgenfelvétel készíthető egyetlen fogról, de akár az egész fogazatról is.
Figyeld meg az alábbi ábra alsó részén a röntgenfelvételeket!
- keresd meg a fog részeit a bal oldali képen,
- vizsgáld meg a fogazatot a jobb oldali, panoráma felvételen!
- számold végig: vajon a páciens minden foga megvan?
- melyik fogakra mutatnak a piros nyilak és vajon miért állnak rendellenesen és mi lehet ennek következménye?
- mik lehetnek a fehér foltok a fogak koronáján?

Válaszok
- a páciens minden foga megvan, kijön a 32
- a piros nyilak bölcsességfogakra mutatnak, amik nem felfelé, hanem oldalra, az előttük lévő nagyörlők felé nőttek, ezért fekszenek; következmények: rágásra alkalmatlanok, viszont mivel a gyökerük nő, előbb-utóbb nyomni fogják az előttük lévő fogat, ami fájdalmat, gyulladást okozhat
- a fehér foltok a fogkoronákon fogtömések.
A fogsor rendellenes zárása és a fogszabályozás
Normál harapás esetében harapáskor és rágáskor a fogakat terhelő erők megfelelően és egyenletesen oszlanak el, ami biztosítja a fogak (ezzel a fogkopások) és az állkapocs terhelésének minimalizálását.
Zárási (harapási) rendellenesség hátterében számos tényező állhat, például genetikai örökség, fejlődési rendellenesség (például nyitott szájpad, az állcsont és az állkapocscsont alul- vagy túlfejlettsége, számfeletti fog), a fogakat hordozó csontok sérülése, torzulása, foghiány. Életmódbeli okok lehetnek az elhúzódó cumisüveg használat és az ujjszopás, de a fogazatban torzulást okozhatnak a rosszul illeszkedő fogtömések és a koronák, valamint a nyelv rendellenes mérete, helyzete is.
Arra, hogy a fogazat rendellenesen deformálódott, több tünet is felhívja a figyelmet. Ilyenek a torlódott, egymásra fekvő fogak, az érintkező felszíneken gyakori fogszuvasodás; kiálló vagy megdőlt fogak; nagy rések a fogak között; véletlen ráharapás a nyelvre vagy a szájüreg belső falára; kényelmetlen érzés vagy fájdalom harapáskor, rágáskor; fájdalom egy-egy fogmederben vagy az állcsontban; gyakori fogíny vérzés, ínygyulladás; szájlégzés; beszédproblémák.
MEGVIZSGÁLTAD-E?
Neked milyen a fogazatod? Ha még nem tetted, vizsgáld meg! Hasonlítsd össze az alábbi, harapási rendellenességeket bemutató rajzokkal! Ne lepődj meg, ha nem egy, hanem több jelenséget is azonosítasz – a legtöbb emberben ez így van. Kétségbe pedig végképp ne ess, inkább kérj tanácsot szüleidtől!
A következő rajzokon a rendellenes fogakat sárga szín jelzi.
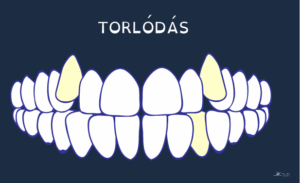
Fogtorlódás:
-
- a fogak egymásra fekszenek,
- az összefekvő területek tisztítása nehéz, így itt gyakori a fogkőképződés és a fogszuvasodás;
- leggyakrabban a metszőfogaknál alakul ki,
- oka lehet a helyhiány.

Fogak közti rés, hézag:
-
- leggyakrabban a felső metszőfogak között jelentkezik,
- esztétikai problémát és
- beszédhibát (selypítés) okozhat.
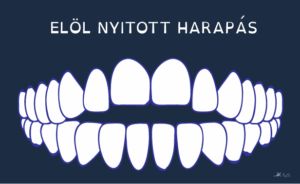
Nyitott harapás:
-
- a felső és az alsó fogsor fogai nem mindenütt fekszenek össze,
- elöl nyitott harapás: az oldalsó fogak záródásakor a frontfogak nem érintkeznek – kialakulhat ujjszopás vagy rendellenes nyelés miatt (utóbbinál minden nyeléskor a nyelv előre tolódik),
- oldalt nyitott harapás: érintkező frontfogak mellett az oldalsó fogak között van rés.
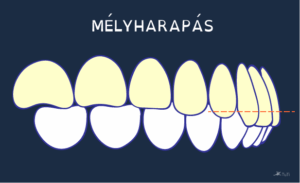
Mélyharapás:
-
- a leggyakoribb harapási rendellenesség,
- összezárt fogsor mellett a felső metszőfogak több, mint 2 milliméterrel fedik az alsó metszőfogakat,
- súlyosabb esetben az alsó metszőfogak elérik a felsők ínyét vagy a szájpadlást, ami állandó irritációt okoz és
- fogínygyulladást, akár a fogíny pusztulását is okozhatja.

Bulldog harapás:
-
- összezárt fogsor mellett elöl az alsó fogsor a felső elé nyúlik,
- esztétikai és rágási problémát okozhat.

Keresztharapás:
-
- zárt fogsor mellett hol a felső, hol az alsó fogak nyúlnak a szemben lévők elé,
- érinthet csak egy-egy fogat is,
- okozhat fogíny károsodást.
Fogszabályozásra akkor van szükség, ha a fogak szabálytalanul helyezkednek el, így a felső és az alsó fogsor fogainak egymás felé néző felszínei nem illeszkednek. Ez elsősorban harapási és rágási nehézségeket okozhat, megnehezítheti a fogmosást (ezzel növelheti a fogszuvasodás kockázatát) és a beszédhangok képzését. A fogszabályozó készülékek segítenek a fogak helyes pozícióba terelésében, ezzel javítják a harapást és rágást, könnyebbé teszik a szájüreg egészségének megőrzését és esztétikusabbá teszik a fogazat megjelenését.
A bölcsességfog és az evolúció
Hiányzó, torlódó, rossz irányban növő bölcsességfogaknak?
Az ember evolúciója során, ahogy a tűz használata és vele együtt a főzés technikája megjelent, a rágókészülékünkben (fogsorunkban és a rágóizmokban) változások (satnyulás, redukció) kezdődtek. A puhább ételek rágásához, tépéséhez nem volt már szükség a korábbiakhoz hasonlóan erős fogazatra és izomzatra. Ha egy testrégió izomzata gyengül, akkor az érintett izmok csontjainak méretében, az izomkapcsolódási felszínek kiterjedésében szintén csökkenés figyelhető meg. Erre jó példa az ember rágókészülékében az állcsontok csökkenő méretének esete is. Ahogy az izomzat fejlettségének, erejének csökkenésével a csontok mérete is csökkent, a fogaknak egyre kisebb helyre kellett összeszorulniuk, illetve a puhább ételek elfogyasztásához már kisebb méretű fogak is elegendők voltak. Összességében a helyhiánnyal és a kisebb igénybevétellel magyarázható, hogy az évezredek során a fogaink mérete is csökkent.
Azonban az izomzat, fogazat, csontozat fejlettségének csökkenése nem teljesen párhuzamosan haladt, ezért van az, hogy napjainkra nagyon nagy azon emberek aránya, akiknek fogazatában a fogak nagyon sűrűn helyezkednek el. Úgy tűnik, hogy a mai emberek bölcsességfoga (maradandó fogazatban a legutolsó, azaz a 3. nagyőrlő) helyhiány miatt egyre gyakrabban nem töri át az ínyt. Ez megtörténik akkor, amikor egy fog kihúzása után a fogak kissé szétcsúsznak és lesz elegendő hely a számára. Sőt, ma már ott tartunk, hogy – népességtől függő gyakorisággal – a bölcsességfogak csírája sem alakul ki: ebben az esetben a maradó fogazat nem 32, hanem csak 28-31 fogat tartalmaz, attól függően, hogy hány bölcsességfog csírája hiányzik. Úgy tűnik, hogy a rágókészülékünk evolúciója – a fogaink esetében bizonyosan – manapság is folytatódik.
Egy ilyen sűrű fogazatban külön probléma, ha a bölcsességfog mégis kifejlődik, de helyhiány miatt rossz irányban indul az áttörése, például nem fölfelé, hanem az előtte lévő, 7. fog felé nő. Az ilyen fogat érdemes a fogorvos által ajánlott időben eltávolítani, mert az előtte lévő fogra nyomást gyakorol, ezzel annak károsodását, fogtorlódást, illetve ebből adódóan fájdalmat és számos fogászati problémát okoz(hat).
A bölcsességfog bármilyen problémája esetében menjetek el a fogorvoshoz!
TUDOM-E?
A felegyenesedett ősember (Homo erectus) esetében már igazolták, hogy használta a tüzet: 400 000 évvel ezelőtti időszakból már kerültek elő tűzrakóhelyek nyomai.
A nyálmirigyek
A nyálmirigyek működési zavara okozhat túlzott, de akár elégtelen nyálelválasztást is. Utóbbi esetben szájszárazság alakul ki, ami szomjúságérzetet kelt.
Túlzott nyálelválasztás – amikor a nyál fertőz
TUDOM-E?
Milyen betegség a veszettség?
A betegség egyik fázisában fokozott a nyáltermelés, illetve a beteg állat vagy ember a nyálát nem tudja lenyelni és a környezetében szétkeni.
A veszettséget okozó vírus a szervezetbe seben át jut: állatok között és állatról emberre harapással terjed, de a nyál közvetítésével a bőr- és nyálkahártya-sérüléseken keresztül is képes fertőzni! A sebből a környéki idegek segítségével a központi idegrendszerbe jut, és a gerincvelőben, illetve az agyban szaporodik. Később a vírus az egész szervezetben szétterjed, a nyálmirigyekben feldúsul, így ebben a fázisban a nyálban nagy koncentrációban azonosítható. A fertőzést nagyon komolyan kell venni, mert ha a korai tünetek megjelennek, a halálozás valószínűsége 100%.
Hazánkban a vadállatok közül elsősorban a vörösróka hordozza, ezért nagyon fontos a rókák évenkénti veszettség elleni immunizálása (ez repülőről ledobott csalétekkel történik). Vadon élő állatokról háziállatokra is átterjed, így házikedvencek, kutyák és macskák is elkaphatják.
A veszett vadállatok esetében általános és jellemző tünet az embertől való ösztönös félelem elmaradása („megszelídül az állat”), ezért nem menekülnek el az ember elől, és a fajra, illetve az adott faj egészséges egyedére nem jellemző viselkedési formákat mutatnak (például az őz kerítésnek rohan, a róka megtámadja akár a nagytestű háziállatokat is). Élő rókát nem szabad simogatni, elhullott állathoz pedig csak kesztyűben szabad hozzányúlni! Az embertől már nem félő egészséges rókát mindig el lehet ijeszteni kiabálással, hadonászással – ez alapján tehát különbséget tehetünk egészséges és veszett állat között.
A betegség tüneteinek leírását a beteg állatok viselkedését bemutató videókkal itt találod: https://www.veszettsegmentesites.hu/a-veszettseg-tunetei
Mit tehetünk?
Minden olyan állat által okozott harapási sérüléssel, ami veszettséget okozhat, azonnal orvoshoz kell fordulni! Ha megvan, vagy ismert az állat, el kell kérni az oltási könyvét. Ha az oltás elmaradt, vagy az állat igazoltan veszett, az oltást minden esetben el kell fogadni! A veszettség elleni védőoltás általában aktív immunizálás, amit – igazolt veszettség esetén – az első alkalom után még 6 alkalommal meg kell ismételni. Ha a védőoltás időben, megfelelő módon és dózisban került alkalmazásra, a betegség nem fejlődik ki. A sérült tetanusz oltást is kap, ami a végzetes izomgörcsök kialakulását előzi meg.
Az Egészségvonal fontos információit itt találod: veszettség, a veszettség kórokozója, tetanusz.
Elégtelen nyálelválasztás
TUDOM-E?
A nyálban fertőzésektől védő enzimek (lizozimek) és antitestek is vannak, amik megakadályozzák, hogy kórokozó baktériumok telepedjenek meg a száj- és garatüregünkben. A nyál a fogakat is védi: benne kalcium-kötő fehérjék is vannak, amik elmeszesedő bevonatot képeznek a fogakon (ilyen fehérjék teszik lehetővé a mészsók csontokba épülését is). Ha fogmosással nem távolítjuk el gondosan a rágás után fogakon maradó táplálék maradványokat, akkor ebben baktériumok szaporodnak el és lepedéket hoznak létre. A nyál kalcium-kötő fehérjéi ebbe a lepedékbe is beülnek, így azt kemény fogkővé alakítják.
Reflux
Ha a nyelőcső végi izom-megvastagodás (gyűrűizom) nem zárja el tökéletesen a nyelőcső üregét a gyomor üregétől, akkor a savas kémhatású gyomortartalom visszajut a nyelőcsőbe, és nyelőcsőégést, gyomorégést, köhögési ingert, esetleg gyulladást okoz. Ha a kellemetlen tünetek heti két alkalomnál gyakoribbak és hosszabb ideje fennállnak, reflux betegségről beszélünk.
Enyhébb tünetei: kellemetlen lehelet, maró érzés a nyelőcsőben, a fogak károsodása, fokozódó nyálelválasztás, elhúzódó torokfájás, köhögés puffadás, gyomorégés.
Kialakulásának kockázati tényezői közé tartozik a rendszertelen táplálkozás, bizonyos (például zsíros-fűszeres) ételek, valamint bizonyos italok (alkoholos és szénsavas italok, kávé, tea) rendszeres fogyasztása, egyszerre túlzott mennyiségű étel fogyasztása, közvetlenül étkezés utáni fekvés, alvás előtti nassolás, dohányzás, ülő életmód, egyes gyógyszerek szedése, stressz.
A megelőzés leghatékonyabb módszere az egészséges életmód és étrend kialakítása, a káros szenvedélyek, az alkoholfogyasztás mérséklésére és az esetleges dohányzás elhagyása.
Bővebb információkét kattint ide: egészségvonal.
A hányás
A hányás során a gyomor és a vékonybél kezdeti szakaszának tartalma a szájon keresztül távozik. Célja, hogy a szervezet megszabaduljon a minőségében és/vagy mennyiségében nem megfelelő tápláléktól, egyes mérgező anyagoktól vagy fertőző mikroorganizmusoktól – elsősorban tehát a védekezést szolgálja.
Igen bonyolult, több szerv, valamint a mellkasi és hasizmok működését összerendező folyamat. Szapora szívritmus, verejtékezés, fokozott nyálelválasztás előzi meg. Öklendezés vezeti be, melynek során a vékonybél tartalma a gyomron át a nyelőcsőbe, majd onnan vissza a gyomorba jut. Pár öklendezés után az egyik tetőfokán a nyelőcső felső vége megnyílik és tartalma a szájüregen (esetleg az orrüregen) keresztül távozik. A zsigerek izomzatának munkáját a has- és a légzőizmok (ideértve a rekeszizmot is) segítenek.
Öklendezést, hányást válthat ki a hátsó garatfal finom érintése (torokvizsgálat során), kellemetlen látvány vagy szag, az egyensúlyérző szerv túlzott ingerlése (tengeri betegség), erős hasüregi fájdalmak (vese, húgyvezeték, húgyhólyag – vesekő, vesegyulladás, méh – menstruációs vérzés, here – fájdalmas sérülés).
A gyomor- és nyombélfekély
A fekély a bélcső belső rétegének, a nyálkahártya hámbélésének a sérülése, melynek következtében a hámréteg egy területen elpusztul, és az alatta lévő ereket és idegeket tartalmazó kötőszövet begyullad, mert közvetlen kapcsolatba kerül a bélüreggel és annak tartalmával. Leggyakrabban a gyomorban (lásd gyomorfekély) és a patkóbélben (lásd nyombélfekély) alakul ki, férfiakban gyakoribb, mint nőkben.
Súlyos esetben a bélcső falának mélyebb rétegei is sérülnek, és át is lyukadhatnak. A bélcső „átlyukadása”, perforációja életveszélyes állapotot eredményez, mert a béltartalom a hasüregbe jutva súlyos fertőzést okoz a környező szervekben és magában a hashártyában is.
Legtöbbünk gyomrában él egy gyomorsavat elviselő Helicobacter pylori nevű baktérium (pylorus: a gyomorkapu tudományos neve), aminek jelenlétét kapcsolatba hozták a gyomor- és nyombélfekély kialakulásával, bár nem mindenkiben okoz betegséget. A háttérben állhat nem szteroid gyulladáscsökkentők hosszabb ideig tartó szedése is.
A tünetei közé tartozik a gyomortáji fájdalom, a hányinger, hányás, étvágytalanság, teltségérzés, rosszullét a zsíros ételektől. Súlyosabb esetben a hányadékban friss vér, vagy apró szemcsés (kávézacc-szerű) alvadt vér is megjelenik (vérhányás).
A kiváltó okok között kiemelkedik a stressz, de idős korban kockázati tényező a gyulladás- és a véralvadásgátlók, valamint az antidepresszánsok szedése is.
A kezelések része a gyomorsav elválasztás csökkentése és az életmódváltás: a stressz, a fűszeres ételek, a dohányzás, a túlzott koffeinfogyasztás, a forró és szénsavas italok kerülése. Ha nem szteroid gyulladáscsökkentő szedését kell megkezdeni, érdemes előzetes Helicobacter-szűrést végeztetni, illetve gyomorvédő gyógyszert is feliratni.
Hasmenés
Mi a hasmenés?
A hasmenés napi legalább háromszori híg széklet ürítés, amit hascsikarás (alhasi görcsök) kísérnek. Sok betegséghez társulhat, önmagában azonban nem betegség, csak annak tünete, hogy a bélcsőbe olyan anyag került, amitől igyekszik a lehető leggyorsabban megszabadulni. Súlyosságtól függően a széklet lehet kevéssé híg, de akár vízszerű is. Ha több napig tart, komoly következménye a kiszáradás, ami csecsemők és idősek esetében végzetes lehet.
Kezelésében a legfontosabb a folyadékpótlás: víz, szűrt gyümölcslevek (rostmentes!), levesek többszöri, kis kortyokban történő ivása (a tejtermékek és szűretlen gyümölcslevek kerülendők).
Kiválthatják vírusok és baktérium fertőzések, ételmérgezés, laktózérzékenység, bélgyulladás, antibiotikum, túl nagy mennyiségű alkohol rövid időn belüli fogyasztása, túlzott szorongás.
A hasmenést két esemény egyidejűsége jellemzi:
- fokozódik a bélhámsejtek bélcső üregbe irányuló iontranszportja – az ionokat víz követi → a béltartalom felhígul (ahelyett, hogy belőle a víz visszaszívódna);
- a bélmozgások intenzitása ugrásszerűen megnő → a béltartalom viharos gyorsasággal a végbél felé továbbítódik.
Hasnyálmirigy-gyulladás
A hasnyálmirigy gyulladást (pancreatitis) erős hasi fájdalom kíséri, ami övszerűen a hátba is kisugárzik. Gyakran evés vagy alkoholfogyasztás után jelentkezik. Lehet hirtelen megjelenésű (akut) és elhúzódó, tartós (krónikus). Ha a gyulladások visszatérnek és elhúzódnak, a szervben a sejtek egyre nagyobb része pusztul és az elhalások helyén hegszövet keletkezik. Jelentősen romlik az emésztés, elsősorban a zsírok lebontásának hatékonysága, de mivel a hasnyálmirigy hormonokat is termel, romlik a vércukorszint szabályozás is.
A hirtelen fellépő forma tünetei részben azonosak: az étkezéskor fokozódó hasi fájdalom, emésztési nehézség, hányinger, hányás, láz, izzadás, gyors szívverés, hasi nyomásérzékenység. Tartós gyulladáskor jellemző a hasmenés vagy jellegzetes (bűzös, zsírfényű) széklet, a puffadás és a súlyvesztés.
Gyakori oka epekő, ami elzárja a hasnyálmirigy és az epehólyag közös vezetékét, így a hasnyál nem tud ürülni. A hasnyál enzimei a hasnyálmirigyben maradnak és ott aktiválódnak, ami a saját szövetek emésztéséhez és gyulladáshoz vezet. Felnőttekben a betegség elhúzódó (krónikus) változata hátterében többnyire alkoholbetegség áll. Kockázati tényező lehet a genetikai hajlam, a dohányzás és a túlsúly. Okozhatja hasnyálmirigysérülés, vírusfertőzés, gyógyszer mellékhatás, autoimmun megbetegedés, és hasnyálmirigy daganat is. Gyermekekben ritkán előforduló betegség.
A szövődmények (70 év felett fokozottan) súlyosak, hiszen a hasnyálmirigy emésztőenzimeket és vércukorszint szabályozó hormonokat is termel, ezért következményként cukorbetegség is kialakulhat. Felülfertőzés miatt más szervek is károsodhatnak, illetve a hosszan fennálló gyulladás daganat kialakulásához is vezethet.
Ha a kivizsgálások megerősítik a hasnyálmirigy-gyulladás gyanúját, a kezelések közé tartozik a kórházi ellátás (fájdalomcsillapítás, anitibiotikumok), a hasnyálmirigy kímélése érdekében a koplalás (sem ételt, sem folyadékot nem szabad szájon át fogyasztani) és az infúzió. Ahogy a tünetek javulnak, ki lehet alakítani a megfelelő étrendet: ez zsírszegény diéta, bő folyadékfogyasztás, az alkoholfogyasztás kerülése (emellett a dohányzásról is le kell szokni). Ha a hasnyálmirigy jelentős része elhalt, a károsodott részek eltávolításához műtétre is szükség van.
Cukorbetegség, inzulin rezisztencia
A cukorbetegség (diabetes) emelkedett vércukorszinttel járó betegség, melynek több szervet érintő súlyos szövődményei vannak. A hasnyálmirigy által termelt inzulin hiányára vezethető vissza: inzulin nélkül ugyanis a táplálékból felszívódott és a vérbe került egyszerű cukrokat a sejtek nem tudják felvenni, ennek következtében a sejtek éhesek, a vércukorszint pedig magas marad. A magas vércukorszint felborítja a szervezet folyadék- és sóháztartását, mert súlyos folyadékvesztéshez vezet.
Tünetei a kiszáradás, a hányinger, hányás, majd akár eszméletvesztésig fokozódó tudatzavar is kialakulhat. Ilyen esetben azonnal hívni kell a mentőt a 112-es számon!
Típusai:
- 1-es típusú cukorbetegség: az inzulin hiányát a hasnyálmirigy inzulin-termelő (Langerhans-sziget) sejtjeinek pusztulása okozza, aminek hátterében autoimmun reakció áll; gyermekkorban jelentkezik, kezelésében a külső inzulin adagolása nélkülözhetetlen.
- 2-es típusú cukorbetegség: oka, hogy a szervezet sejtjei nem elég érzékenyek az inzulinra (ez az inzulinrezisztencia), ezért a hasnyálmirigy fokozza a hormontermelését – mivel a nagyobb inzulin koncentrációra a sejtek már reagálnak (felveszik a vérben lévő cukrot), ezzel egy ideig még korlátok között lehet tartani a vércukorszintet. Egy idő után azonban az inzulintermelő sejtek a fokozott munkában kimerülnek és elpusztulnak; az inzulint ekkor már csak kívülről, inzulin injekcióval lehet pótolni.
- Terhességi cukorbetegség: a terhesség idején megváltozott hormonrendszer okozza, az esetek többségében a szülés után a vércukorszint szabályozás rendeződik.
A diagnózis felállításában az éhgyomri vércukorszint mérésnek fontos szerepe van.
A határértékek és a diagnózisok a következők: az éhgyomri) vércukor normál értéke
- ≤ 6,0 mmol/l → normál érték, egészséges vércukorszint szabályozás;
- 6,1 – 7,0 mmol/l → károsodott cukoranyagcsere, a cukorbetegség megelőző állapota;
- > 7,0 mmol/l → egyértelmű cukorbetegség.
A cukorbetegség megelőző állapota gyanúja esetén cukorterheléses laborvizsgálatot végeznek: ennek során vízben feloldott 75 gr cukrot kell meginni, majd az ezt követő 2 órában adott időközönként megmérik a vércukorszintet. E mért adatokból kirajzolódik, hogy a vércukorszint időbeli változása. Ha a vizsgálat végén 11,1 mmol/l fölötti értéket mérnek, az cukorbetegséget jelez.
A vércukorszintet otthon is lehet mérni. Kaphatók olyan tesztek, amik segítségével a vizsgálat előtti 2-3 hónap jellemző vércukorszintjét lehet meghatározni. Ennek alapja az, hogy a vérben lévő glükóz a vörösvértestekben található oxigénkötő molekulához, a hemoglobinhoz kötődik, és amíg a vörösvértest él (átlagosan 120 napig, azaz 3 hónapig), ott is marad. A teszt a glikozilált hemoglobin (HbA1c) mennyiségét méri. A kapott adat alapján nem állítják fel a diagnózist, de a mérés alkalmas a laborvizsgálatok közti vércukorszint követésére, a terápia hatékonyságának ellenőrzésére.
A javasolt terápia részei
- megfelelő és szigorúan betartott étrend, melynek kidolgozásában orvos vagy táplálkozástudományi szakember (dietetikus) segít: napi 5-6 étkezés, alacsony glikémiás indexű ételek fogyasztása;
- rendszeres testmozgás (az izmok működése csökkenti a vércukorszintet),
- szükség esetén gyógyszeres kezelés, majd inzulinadagoló eszközök használata – ez utóbbi lépés az 1-es típusú betegségben nélkülözhetetlen.
Az 1-es típusú betegség nem előzhető meg. A 2-es típus civilizációs betegség, kialakulásában tehát az életvitelnek van kulcsszerepe. A megelőzés érdekében javasolt a szükségesnél több kalória bevitelének kerülése (alacsony cukortartalmú ételek és italok, valamint az összetett szénhidrát tartalmú élelmiszerek fogyasztása) és a fizikai aktivitás fenntartása, és mivel a zsigeri zsírszövet megnövekedett tömege kockázati tényező, az elhízás elkerülése.
A szövődmények minden szervet érintenek, mert a cukorbetegség az érrendszerben érelmeszesedést okoz: az erek beszűkülnek, romlik a szervek véellátása és gyógyulási hajlama (regenerációja). Nő a magas vérnyomás és a szívinfarktus, valamint a gutaütés (agyi érkatasztrófa, angol nevén stroke) kockázata, veseelégtelenség, akár vakságot okozó látásromlás, érzékelés zavarok és kiesések (neuropátia) jelennek meg. A fájdalomérzékelés zavarában a sebek ellátatlanok maradnak, ami fertőzésveszéllyel jár: a lábakon nehezen gyógyuló fekélyek keletkeznek, amik, ha kezeletlenek maradnak, akár amputációhoz is vezethetnek.
Szövődménynek, azaz következménynek lehet tekinteni az alacsony vércukorszint miatt fellépő (hipoglikémiás) rosszullétet: ilyenkor a beteg vércukorszintje „leesik”, köznyelvi megfogalmazással a beteg „hipózik”. Akkor következik be, ha az étrend és az inzulinadagolás nincs összhangban. Tünetei között szerepel az éhségérzet, az izzadás, a kézremegés, az elsápadás, a felgyorsult szívverés és szédülés, majd a koncentrációs és látászavarok, görcsök, az ájulás és a kóma. Már maga a szédülés is balesetveszélyt hordoz magában, a kóma pedig a beteg halálával is végződhet.
A teendő: gyorsan felszívódó cukrot (kockacukor, szőlőcukor) kell enni, majd 15 perc elteltével a vércukorszintet meg kell mérni. Ha a tünetek enyhülnek, a megfelelő vércukorszint következő étkezésig való megtartásához javasolt enni egy szelet kenyeret, gyümölcsöt, joghurtot vagy inni cukrozott tejet.
Orvoshoz kell fordulni, ha
- a vércukorszint ennek ellenére és tartósan alacsony marad,
- ha ilyen rosszullét rendszeresen jelentkezik, illetve,
- ha cukorbetegség nem áll a háttérben – utóbbi esetben ok lehet a kiegyensúlyozatlan táplálkozás, valamilyen táplálkozási zavar, a hasnyálmirigy betegsége, túlzott alkoholfogyasztás, egyes gyógyszerek mellékhatásai.
A cukorbetegség népbetegség, pontosabban civilizációs betegség, és ez sajnos hazánkban is érzékelhető. A magyarországi cukorbetegek száma 1999 és 2019 között megháromszorozódott, 44 éves korig a nők, 44 éves kor felett pedig a férfiak körében gyakoribb.
A vércukorszint követésére és a cukorbetegség kezelésére ma már több mobilalkalmazás is rendelkezésre áll (ezekről jellemzést itt találsz).
Májbetegségek
TUDOM-E?
Májbetegségek
A máj tekintélyes méretű szerv, és érdekessége, hogy még akkor is képes a méretét állandó értéken tartani, amikor sérülést szenved: az emlősök képesek a májuk 75%-ának eltávolítását is túlélni, és a műtét után 1 héttel a májuk már ugyanakkora, mint előzőleg volt (nem az eltávolított rész „nő vissza”, hanem a megmaradtak mérete nő meg). Ennek hátterében a szerv kimagaslóan jó regenerációs képessége áll, amit az érett, működő májsejtek (és nem éretlen őssejtek) biztosítanak. Egy májsejt átlagosan 200-300 napot él, és képes osztódással az elpusztult szomszédait pótolni.
A máj – esetleges károsodásai mellett is – nagyon sokáig képes a feladatait a szervezet számára kielégítően ellátni, ezért a károsító tényezők hatásai sajnos csak hosszabb idő elteltével jelennek meg. A tünetek közé tartozik a hőemelkedés, a levertség, az étvágytalanság, a hányinger és hányás, a hasmenés, a sárgaság, a sötétsárga színű vizelet, a színtelen széklet, a bőrviszketés.
A máj betegségei közé tartozik a májgyulladás (hepatitisz), amit okozhatnak vírusok, de sokkal gyakrabban a túlzott alkoholfogyasztás áll a háttérben.
– A vírusok az úgynevezett hepatitisz vírusok (az elnevezés alapja a máj tudományos neve), amiket az ABC betűivel jelölnek. Közülük a hepatitisz-A az egyetlen, ami fertőzött vízzel és élelmiszerrel terjed, valamint nem okoz hosszútávú májkárosodást. A többi hepatitisz vírus vér és szexuális érintkezés útján terjed (veszélyforrás lehet a közösen használt borotvapenge és intravénás injekcióstű, valamint a nem megfelelően fertőtlenített tetoválótű is) és komoly májkárosodáshoz vezethet. A hepatitisz-A és E fertőzés általában enyhe lefolyású, akár észrevétlen is maradhat, azonban a hepatitisz-C és D kifejezetten súlyos májgyulladást okozhat.
– A túlzott alkoholfogyasztás is okozhat májgyulladást, ami ha elhúzódik, májzsugorhoz vezethet. A „májzsugor” elnevezés onnan ered, hogy a májsejtek száma / tömege jelentősen csökken, mert elpusztulnak és helyüket kötőszövet veszi át. Az, hogy ki mennyire ellenálló az alkohol károsító hatásával szemben, egyénileg változó – nincs tehát olyan ajánlás, ami mindenkire érvényes módon megmondaná, hogy mennyi alkoholt fogyaszthat májkárosodás nélkül. Amíg a gyulladás nem súlyos, az alkohol elhagyásával a májkárosodás visszafordítható. Súlyos gyulladás esetén, ha az érintett nem hagy fel az alkoholfogyasztással, jelentősen romlanak az életkilátásai. A súlyos alkoholbetegek májgyulladása a diagnózist követő hat hónapon belül halálhoz vezet.
Bővebb információkért látogass el az egészségvonal oldalakra:
– hepatitisz-A, hepatitisz-B, hepatitisz-C, hepatitisz-D, hepatitisz-E
– alkoholos májbetegség, májzsugorodás.
Tejcukorérzékenység
Egészséges emberben egyszerű cukrok nem jutnak a vastagbélbe, mert ezeket a vékonybél maradéktalanul felszívja.
Tejcukorérzékenység esetén azonban le nem bontott cukrok kerülnek a vastagbélbe, aminek következményei:
- a bélüregben lévő cukrok vizet kötnek magukhoz, ezért a vékony- és vastagbél vízvisszaszívása nem lesz tökéletes → hasmenés jelentkezik;
- a csípőbél és a vastagbél bélflórája megerjeszti az ide került cukrokat → szerves savak és gázok keletkeznek
- a savak ingerlik a nyálkahártyát és gyulladást okoznak,
- a gázok feszítik a bélfalat és görcsös fájdalmat okoznak.
Irritábilis bélszindróma (IBS)
Az irritábilis bélszindróma (IBS) nem betegség, hanem egy állapot, ami tarthat hónapokon, éveken vagy akár egész életen át. Szervi elváltozás nem azonosítható a hátterében, és ugyan az életminőséget jelentősen rontja, de az élethosszt nem rövidíti. Jellemzően fiatal felnőtt korban jelentkezik és bár okai nem tisztázottak, kialakulásának hátterében a stressz, a szorongások, a lelki problémák azonosíthatók. A tünetegyüttes (szindróma) kapcsolatba hozható a bélmikrobiom egyensúlyának felborulásával, a mozgásszegény életmóddal, a helytelen táplálkozási szokásokkal.
Tünetei közé tartoz(hat)nak a puffadás, a hasi görcsök, nyomás- vagy teltségérzet, a hasmenés, székrekedés (akár ezek váltakozása), a rendszertelen székelés, hányinger, hányás, hasi érzékenység és fájdalmak (kisugárzó fájdalom is lehet), szorongás, levertségérzet, koncentrációs- és alvászavar
Irritábilis bélgyulladás (IBD)
Az irritábilis bélgyulladás (IBD) a bélcsövet érintő szervi elváltozás, melyre a gyulladás miatt a bélfal vérzése is jellemző. A gyulladási gócok kialakulhatnak egymástól elszigetelt, kisebb foltokban (például a Chron-betegségben) és nagyobb, összefüggő bélszakaszokban (colitis ulcerosa, CU). A két típus közös tünetei a fájdalmas hasi görcsök, a véres széklet és a fogyás.
Nem gyógyítható, de kezelhető betegség. A fájdalom- és gyulladáscsökkentő terápiát fontos kiegészíteni életmódváltással is: megfelelő étrendet kell választani, a fizikai aktivitást fokozni, a stresszt kerülni, vagy legalább a hatását csökkenteni kell. A diétát ajánlott személyre szabottan összeállítani. Általában kerülendők a magas rosttartalmú ételek (teljes kiőrlésű gabonák, káposzta, hüvelyesek), mert irritálják (izgatják) a bélfalat, ajánlott az olivaolaj zsír helyetti használata, a sovány húsok, a sok folyadék és probiotikumok fogyasztása.
Vakbélgyulladás
Nevével ellentétben nem a vakbél, hanem a féregnyúlvány gennyes gyulladása. Általában nyílásának béltartalom vagy idegen test általi elzáródása okozza, de a gyulladás származhat a szervezet más szervében megtelepedő kórokozóktól is. A kiváltó okot a legtöbb esetben nem lehet felderíteni. Jelenlegi tudásunk szerint a vakbélgyulladást nem lehet megelőzni.
Tünetei közé tartozik a magas láz, a has jobb oldalának érzékenysége és fájdalma, a hasfal keménysége (a hasizmok védekező reflexe), étvágytalanság, enyhe hányinger, hányás, hasmenés vagy székrekedés.
Azonnal mentőt kell hívni
- ha a hasi fájdalom fokozatosan súlyosbodik, az egész hasüregre kiterjed, és a has jobb alsó része nyomásérzékennyé válik;
- ha a fájdalom egy időre enyhül, majd súlyosbodik, és a has keménnyé válik, mert ez a vakbél falának átlyukadására (perforációjára) utal, ami életveszélyes szövődményekhez vezethet: a kórokozókat és elhalt szöveteket tartalmazó béltartalom a hasüregbe kerül és ott súlyos hashártya gyulladást okoz!
A vakbélgyulladás elsődleges kezelési módja a gyulladt féregnyúlvány műtéti eltávolítása. Mivel a féregnyúlvány nem létfontosságú szerv, ez nem jár semmilyen hátránnyal. Ezzel szemben az elhúzódó vakbélgyulladás halálos kimenetelű is lehet.
Székrekedés
A székrekedést rendszertelen, esetleg hosszabb ideig kimaradó székelési inger, száraz, kemény és kis mennyiségű széklet jellemzi. (A ritkább, de rendszeres székletürítés még nem jelent székrekedést!)
Okai lehetnek elégtelen folyadék és táplálékbevitel, egyoldalú táplálkozás, túl sok feldolgozott élelmiszer fogyasztása, elégtelen rostbevitel (kevés vagy hiányzó zöldség- és gyümölcsfogyasztás).
Kialakulhat mozgásszegény életmód, túlzott vasbevitel, de hosszabb ideig tartó fájdalomcsillapító vagy hashajtószedés következtében is (utóbbi esetben a bélmozgások spontán képződése ritkul, a bélcső „hozzászokik” a hashajtó segítségéhez). Székrekedés a menstruációs vérzés kezdete előtti napokban is előfordulhat.
Ha nem valamilyen betegség áll a háttérben, kezelése egyszerű. Javasolt a folyadékbevitel növelése, rostdús élelmiszerek fogyasztása, a rendszeres testmozgás és székelési inger esetén a mihamarabbi WC használat.
Vastagbéltágulat
A vastagbéltágulat olyan betegség, amiben a vastagbél egy szakasza rendellenesen kitágul. Az érintett bélszakasz bélmozgásai elégtelenek vagy hiányoznak, ezért a béltartalom itt felgyűlik és kitágítja, súlyosabb esetben teljesen el is zárhatja a bélcsövet. Gyermekeknél a székrekedés egyik leggyakoribb oka.
Tünetei:
- nagyon hosszú ideig tartó székrekedés,
- haspuffadás,
- hasi érzékenység, hasi fájdalom,
- kemény széklettömeg tapinthatóvá válása a hasfalon keresztül.
Kialakulását okozhatja
- veleszületett rendellenesség (Hirschsprung-kór): csecsemő korban jelentkező, ritka előfordulású betegség, fiúkban négyszer gyakoribb, mint lányokban. Oka, hogy a vastagbél egy szakaszában nem fejlődik ki a bélmozgásokat szabályozó bélidegrendszer; kezelése az érintett bélszakasz műtéti eltávolításával történik;
- bélgyulladásokból felszabaduló mérgező vegyületek (toxinok);
- fertőzések (egysejtű, baktérium, vírus);
- gyógyszer mellékhatás;
- idegrendszeri és anyagcserebetegségek,
- helytelen stresszkezelés.
A diagnózis felállításában szerepel tapintással végzett (fizikális), ultrahangos, esetleg kontrasztanyagos feltöltés utáni képalkotó (CT) vizsgálat.
Az esetek többségében elegendő a hashajtóval vagy székletlazító szerekkel történő kezelés, de ha az eredendő ok bélgyulladás, a terápia része gyulladáscsökkentők és – az esetleg gyulladási szövődményként fellépő fertőzések megelőzésére – antibiotikumok alkalmazása. Hosszabb távon ajánlott a megfelelő, rostban gazdag étrend bevezetése, a fizikai aktivitás fokozása.
Vastagbélrák
A vastagbélrák a vastagbél és a végbél daganatok köznapi neve.
Hazánkban a daganatok okozta elhalálozásoknak férfiak esetén – a tüdőrákot követően – a második, nők esetében – a tüdő- és emlőrákot követően – a harmadik leggyakoribb oka. A vastagbélrák mindkét nemet azonos arányban érinti, míg a végbéldaganat elsősorban a férfiak betegsége.
A vastag- és végbéldaganatok lassan növekednek, és ellentétben az előrehaladott stádiummal, a korai szakaszban viszonylag jól kezelhetők – ezért kiemelten fontos a szűrővizsgálatokon való részvétel.
Korai tünet a székrekedéses és hasmenéses időszakok váltakozása. A beteg bélszakasz vérzik, de a széklet ettől nem mindig lesz véres – előfordul, hogy a vér szabad szemmel nem láható, jelenléte csak laboratóriumi vizsgálatokkal mutatható ki. A szivárgó vérzés vérszegénységet, fáradékonyságot okoz. A daganat elzárhatja a bélcső üregét, ami miatt a béltartalom és a bélgázok nem tudnak továbbítódni: ez fájdalmas bélgörcshöz és puffadáshoz vezet, de hányingert és hányást is okozhat, miközben a beteg testsúlya csökken. Súlyos szövődmény lehet a bélfal átlyukadása következtében kialakuló hashártyafertőzés. Áttétek leggyakrabban a májban és a tüdőben jelentkeznek: ha a daganatos sejtek megtelepednek a májban, vérszegénység és sárgaság alakulhat ki.
A betegség kialakulásában bizonyítottan szerepe van az érintett bélszakasz gyulladásos megbetegedésének és az idős kornak: az 50 éve feletti korosztályok veszélyeztetettek, de fiatalokban is előfordul. Hajlamosít a családi halmozódás (előfordult vastagbéldaganat, fekélyes vastagbélgyulladás), a helytelen táplálkozás (döntően vörös és feldolgozott húsok fogyasztása kevés zöldséggel, gyümölccsel) és a dohányzás.
A diagnózishoz több lépésből álló, összetett vizsgálatsor (kikérdezés, laborvizsgálat, CT, tükrözések, a daganat jellemzőinek meghatározása) szükséges. A kezelést sebész és onkológus szakember együtt dolgozza ki. Ha előrehaladott a betegség, műtéttel eltávolítják az érintett bélszakaszt és környezetét, és a szervezetben maradt daganatos sejtek osztódásának (a kiújulás) megakadályozására sugár- és kemoterápiát alkalmaznak.
A bélrendszeri daganatok megelőzésében fontos
- a helyes életmód: rendszeres fizikai aktivitás (naponta 30 perc mozgás) és rendszeres napi ritmus kialakítása, nyugodt és elégséges alvás, a lelki egyensúly megtartása és a hatékony stresszkezelés,
- A kiegyensúlyozott étrend: ajánlottak a rostban gazdag élelmiszerek (zöldségek, gyümölcsök), a szárnyas- és halhúsok, sok folyadék mellett a teljes kiörlésű gabonatermékek, a savanyított tejtermékek, zsiradéknak az olivaolaj, a bélmikrobiom egyensúlyának probiotikumokkal való támogatása. Az ételek a lehető legkevesebb tartósítószert és vegyszert tartalmazzák. Kerülendők a vörös- és füstölt húsok, a sertészsír, a margarin, a magas cukor-, vagy sótartalmú, feldolgozott élelmiszerek (ezek igazoltan növelik egyes krónikus, illetve daganatos betegségek kialakulásának kockázatát).
- Kiemelten fontos a túlzott alkoholfogyasztás és a dohányzás mellőzése.
A vastagbélszűrés a daganatos betegség okozta halálozás kockázatát jelentős mértékben csökkenti, hiszen a korai stádiumban történő felismerés lehetővé teszi a kezelés mielőbbi megkezdését, ezzel a szövődmények és áttétek kialakulásának megelőzését. Mindezzel a túlélési esélyek és a gyógyulási lehetőség is jelentősen javulnak..
Vérszegénység és vashiány
A vas
A vashiány a vérszegénység leggyakoribb oka. Vasra (pontosabban vas ionra) szükség van az oxigén megkötéséhez és szállításához (vörösvértestekben a hemoglobin, az izmokban a mioglobin tartalmaz erre alkalmas molekularészleteket), de szervezet szerte számos enzim működéséhez is nélkülözhetetlen (lásd sejtek energia termelése a mitokondriumokban).
A vas a gyomrot követő vékonybél szakaszokban (patkóbél, éhbél kezdeti szakasza) szívódik fel. A gyomorban termelődő gyomorsav jelentősen javítja a felszívás hatásfokát, ennek tükörképeként gyomorsavhiányban a vasfelszívás mértéke csökken. A
A vas legjobb forrásai állati eredetű élelmiszerek, úgynevezett vörös húsok. Növények (sötétzöld levelű zöldségek, aszalt gyümölcsök, szárított bab, borsó) is tartalmaznak vasat, de számunkra kevésbé hasznosítható formában (lásd: étrendek). A felszívást jelentősen segíti a C-vitamin.
Megnövekedett vasfelszívási igény jelentkezik magaslati alkalmazkodáskor, vérvesztést követően, várandósság idején.
Mozgásszervi betegségek
Angolkór
Az angolkór egy olyan betegség, ami a gyermekeknél a csontok fejlődési zavarával jár: nyitott kutacsok nyitva maradnak, a csontok torzulnak és gyakran törnek. Felnőttkorban a fő tünetek a csontok lágyulása, torzulása. Leggyakrabban a D-vitamin hiánya okozza (a D-vitamin elengedhetetlen a kalcium és a foszfor felszívódásához és csontokba épüléséhez). A betegség kezelhető, és ma már mindenki megkapja a kezelést. A kezeletlen angolkór maradandó károsodásokkal jár, mert a gyermekek növekedése késik, a csontok fájnak, torzulnak és törnek. Jellemző az izomgyengeség és a fogak fejlődési rendellenességei is. Mindezek a jelenségek együttesen jelentősen leronthatják a felnőttkori csontváz és fogazat egészségi állapotát, ezzel az élet minőségét.

Alultáplált angolkórban szenvedő gyermek egy Missisipi állambeli gyapotfarmon (1935)
Csontritkulás
A csontritkulás a csontok tömegének és mésztartalmának kóros mértékű csökkenése. Hatására a csontok lyukacsosabbak (porózusabbak) lesznek, ami fokozott törékenységgel jár. Általában időskorban alakul ki: a csontritkulással élő betegek 80%-a időskorú. A betegek maradék 20%-a esetében a betegséget számos tényező okozhatja: van, akinél az öröklött tényezők következtében nem megfelelő a csontok anyagcseréje, az is előfordulhat, hogy nagyon kis testtömeg, sovány, törékeny testalkatú serdülők esetében a csontfejlődés nem megfelelő, ami felnőttkorban nagyon korán csontritkuláshoz vezethet. Tejfehérje- vagy tejcukor-érzékenység esetében a tej és tejtermékek fogyasztása hiányában hiányos lehet a szervezet kalciumban, ami szintén csontritkuláshoz vezethet, de a D-vitamin hiánya is hasonló tünetekkel járhat. D-vitaminhiány számos okra vezethető ugyancsak vissza, táplálkozási elégtelenség, napfényen tartózkodás hiánya stb. Csontritkulás kialakulásának kockázatát növeli az ülő életmód, a dohányzás, a túlzott mértékű alkoholfogyasztás is, sőt még a túl magas foszfáttartalmú ételek, üdítőitalok (szénsavas üdítők) túlzott mértékű fogyasztása is.
ábra
Egészséges életmóddal, megfelelő mennyiségű és minőségű táplálékot biztosító táplálkozással és megfelelő mértékű, rendszeres testmozgással, megfelelő mennyiségű, pihentető alvással sokat tehetünk csontjaink egészségéért, már gyermekkortól kezdve! A csontjaink úgynevezett csúcs-csonttömegét 30-35 éves korunkra érjük el. Addig csonttömegünk fokozatos nő (serdülőkorban felgyorsult tempóban) életmódunknak, egészségi állapotunknak megfelelően. Nagyon nem mindegy, hogy 30-35 éves korunkra mekkora csonttömeget „növesztünk” testünkben, hiszen az időskori csontritkulás mértékét, illetve lefolyásának ütemét ez is befolyásolja. Időskori csontegészségünket tehát a gyermekkori alapozza meg, majd az ifjú és fiatal felnőttkori csontegészség határozza meg.
Gerincferdülés
Gerincünk mozgékonysága hát-hasi irányban jóval nagyobb, mint oldalirányban (utóbbi mértéke maximum néhány fok). Egészséges testtartásban előrefelé görbületeket, hátrafelé hajlatokat mutat, a függőleges síkban pedig egyenes. Ha ezek a görbületek és hajlatok nagyobbak, mint normál esetben, vagy éppen hiányoznak, illetve, ha a gerincoszlop oldalirányban az egyenestől eltér, gerincferdülésről beszélünk.
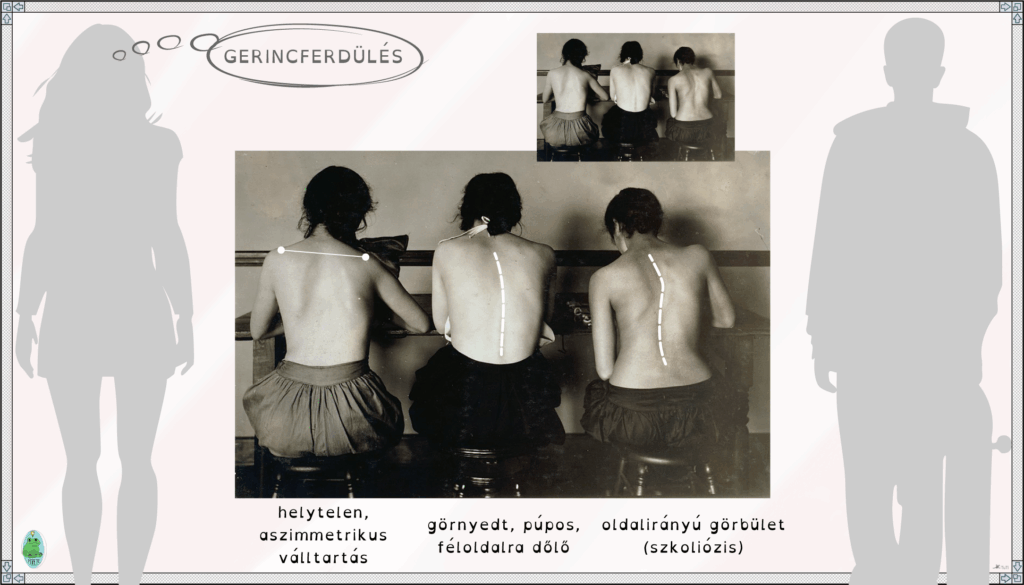
Helytelen ülő testtartások.
A gerincferdülés leggyakoribb tünetei: az aszimmetrikus testtartás következtében az egyik váll vagy csípő magasabban helyezkedik el, mint az ellenoldali; hátfájdalom, csökkenő fizikai terhelhetőség. Kialakulásának háttérében számos ok húzódhat: ilyenek a gyenge hátizomzat miatti hanyagtartás rögzülése, izomsorvadás vagy fejlődési rendellenességek. Serdülőkorban, amikor a testünk intenzíven növekszik, nagyobb a kialakulás kockázata, ugyanis ilyenkor a csontok, csigolyák gyors növekedését az izomzat fejlődése, erősödése kicsit késve követi.
Fontos, hogy minél előbb kiderüljön a betegség, mert időben elkezdett gyógytornával a gerincferdülés szépen korrigálható.
Hanyagtartás
Normál szerkezetű gerinc újszülöttkorban a háti és keresztcsonti szakasz görbületeivel már rendelkezik, amely görbületek mellett a kisgyermekek mozgásának fejlődésével párhuzamosan megjelenik először a nyaki hajlat, majd a járás megindulásával az ágyéki szakasz hajlata is – ezzel kialakul a gerinc kettős s-alakú lefutása.

A rendellenesség fő tünetei az előreesett vállak és a domború hát, mindezek következtében a hátfájdalom. A mély hát- és a hasizmok gyengesége következtében a gerinc görbületei rendellenessé válnak – a hanyagtartást kísérheti a görbületek és hajlatok növekedése vagy ellaposodása is. Gyógytornával a túl feszes (beszűkült) mellizmok, a gyenge has- és hátizmok fejleszthetők, ezzel a tünetek megszüntethetők. Ennek hiányában a rendellenesség következtében kialakulhat a porckorongok és a csigolyaközti ízületek kopása (ennek fájdalmas következményeivel), rögzülhet a rossz tartás, kialakulhat gerincferdülés is.
Ízületi gyulladás
Gyakori mozgásszervi betegség, tudományos neve: artritisz. Okozhatja bakteriális fertőzés, anyagcsere betegség (köszvény), autoimmun betegség és túlterhelés. Az utóbbira példa a mobilozással kapcsolatos „SMS ujj”, aminek oka a hüvelykujj rendszeres és hosszú ideig tartó természetellenes tartása. Kezelése a gyulladás csökkentését és megszűntetését célozza hűtéssel, gyulladáscsökkentővel, ha szükséges, antibiotikum kúrával. Fontos a gyulladt ízület pihentetése, rögzítése, és a gyulladás visszatérésének megelőzésére a terhelés csökkentése.
Ízületi porckopás
Tudományos neve: artrózis. Oka az ízületi porc sérülése, kopása, fokozatos, esetleg teljes pusztulása. A leggyakrabban érintett ízületek a test súlyát viselő vázrendszeri régiókban vannak: a gerincoszlop ízületei, a csípő- és térdízület, valamint a láb ízületei. Ezeken kívül érintettek a kéz ízületei, hiszen kevés olyan munkát végzünk, amiben a kezünk nem vesz részt. Mivel a sportok fokozottan igénybe vehetik egyes ízületeinket (a futással járó sportok mind terhelik a térdet), ezek egészségére fokozottan vigyázni kell! A porckopás fájdalmas, és mozgáskorlátozottsággal jár. Mivel a porcokban nincsenek erek, ezért az elpusztult porc regenerációja rossz. Szerencsére a megelőzésre (a porcállomány megfelelő összetételének fenntartására) és esetleges pótlásra ma már rendelkezésre állnak étrendkiegészítők: ezek hatóanyaga (a kondroitin-szulfát) a porszövetbe épülve a szövet vízmegtartását, ezzel a porcállomány rugalmasságát biztosítja. Az útmutató szerint alkalmazd!
Lúdtalp
A normál szerkezetű láb csontváza egy haránt- és hosszirányú boltívet alakít ki úgy, hogy a két ív együttesen egy boltozatot formál. A csontok alakja mellett a boltozat fenntartásában a láb szalagjai is fontos szerepet kapnak. Ha ez a boltozat megsüllyed, kialakul a lúdtalp. A fő tünetet egy lábnyomon könnyű azonosítani.

Következményei lehetnek a hanyagtartás, az x-láb, a csípő-, derék- vagy térdfájdalom. A rendellenes terhelés miatt kísérheti a lábfej fájdalma és bőrkeményedések kialakulása.
Amíg a láb növekszik, az elváltozás lúdtalptornával korrigálható, a láb növekedésének befejeztével azonban a cél már csak a tünetmentes állapot kialakítása és fenntartására, illetve az állapot rosszabbodásának megakadályozása lúdtalpbetéttel.
Az útravaló az, hogy a lúdtalp kezelése, javítása sokkal nehezebb, mint annak megelőzése! Fontos a megfelelő méretű és minőségű cipő használata, a cipő tartsa a lábat. Jótanács nyárra: a gyakori mezítlábas járás erősít(het)i a lábfej izomzatát, mert a talpat érő ingerek segítenek a megfelelő görbület fenntartásában.
Üvegcsontúság
A csontok veleszületett ritka, gyógyíthatatlan fejlődési zavara (tudományos nevének fordítása: „tökéletlen csontképződés”). Lényege, hogy a csontba nem épül be elegendő szerves anyag (kollagén rost), így a mészsók alkotta szervetlen állomány túlsúlyba kerül, ezért a csontok rugalmasság hiányában törékenyek lesznek. Az eltört csontok összeforrnak, ami orvosi beavatkozás nélkül vázrendszeri torzulással járhat. Legenyhébb típusa a csonttörések emelkedett kockázatával jár, de megfelelő elővigyázatossággal és gyógyszerekkel kezelhető. Súlyosabb formája már magzati korban csonttörésekhez vezet és korai halált okoz.
Civilizációs betegségek
Korunkra az orvostudomány fejlődésének köszönhetően az addig jellemzően teljes földrészekre kiterjedő járványok visszaszorultak, és számos állapot, illetve betegség kezelhetővé, gyógyíthatóvá vált. A XX. század második felében felgyorsultak a jelentős gazdasági és társadalmi változások, ezzel lényegesen megváltoztak az ember életmódjának tényezői, közöttük is elsősorban táplálkozási szokásai, fizikai aktivitásának rendszeressége és intenzitása. Ennek ellenére a beteg emberek relatív gyakorisága mégsem csökkent, mert megjelentek az úgynevezett civilizációs betegségek. Olyan krónikus (hosszan tartó), nem fertőző betegségekről van szó, amik korábban csak az emberek kis százalékát érintették, mára már azonban világszintű „járványokat” okoznak: a világon az egy év alatt bekövetkező halálesetek 74 százalékáért felelnek.
Nem csak az úgynevezett fejlett, hanem a „fejlődő” régiókban is jelen vannak – sőt, előfordulásuk az alacsony és közepes jövedelmű országokban gyakoribb. Mivel a hátterükben életmódbeli szokások állnak, ennek oka a háttérismeretek megléte, illetve hiánya.
Kialakulásukra hajlamosíthatnak örökletes tényezők, életviteli szokások (utóbbiak közül kiemelkedik a túlzott alkoholfogyasztás) és környezeti ártalmak (lég- és zajszennyezés), de mivel döntően az életmód határozza meg a megjelenésüket, a megbetegedés kockázata tudatos életvitellel csökkenthető, illetve késleltethető. Többségük a megnövekedett testsúlyra, tehát az elhízásra vezethető vissza, ezért nem meglepő, hogy a legnagyobb kihívást jelentő tényezők listáját az elhízás (kövérség) vezeti. Dobogósok még
- az elhízás szövődményeként is megjelenő cukorbetegség és a szív-érrendszeri (kardiovaszkuláris) betegségek,
- a dohányzással összefüggő légzőszervrendszeri betegségek (lásd krónikus obstruktív tüdőbetegség, COPD),
- a mozgáshiányos életvitellel kapcsolatba hozható mozgásszervi betegségek (lásd csontritkulás),
- valamint a megnövekedett stressz-szel összefüggő daganatos és mentális betegségek (lásd a depresszió).
A civilizációs betegségben érintettek arányára még a következő tényezők hatnak:
- a népesség demográfiai összetétele: a fejlettebb országokban az életkörülmények javulása miatt jelentősen megnövekedett az élethossz és ezzel az idősek aránya (lásd „elöregedő társadalmak”);
- a szenvedélybetegségek terjedése (a témáról bővebben itt olvashatsz);
- a higiéniás viszonyok;
- a felvilágosító és megelőző népegészségügyi programok
eredményessége; - az állam hozzájárulásának mértéke az egészségügyi kiadások fedezéséhez.
Ahogy jeleztük, a civilizációs betegségek hátterében a táplálkozási szokásokat károsan befolyásoló tényezők (táplálkozási zavarok, nyugati étrend) előkelő helyen állnak, ezért a továbbiakban ezeket közelebbről szemügyre vesszük.
Táplálkozási zavarok
Táplálkozási zavarról akkor beszélünk, amikor rendelkezésre áll megfelelő mennyiségű és összetételű táplálék, ennek ellenére rendellenes a táplálkozás. A legtöbb esetben az ilyen zavarral küzdők a táplálkozási szokásaikat igyekeznek a környezetük elől titkolni, és ez hosszabb ideig sikerül is nekik. Mivel betegségtudatok többnyire nincs, csak a megváltozó viselkedésük, tápláltsági és egészségi állapotuk hívja fel a környezetük figyelmét arra, hogy valami nincs rendben velük. Kezelésük fontos, mert a tápláltsági állapoton keresztül az egészségi állapotot jelentős mértékben befolyásoló rendellenességek.
A gyermekek esetében különösen veszélyes, ha evési zavar következtében a testi, mentális fejlődéshez szükséges tápanyagok nem megfelelő mennyiségben jutnak a szervezetbe (túl- vagy alulfogyasztás is előfordulhat), hiszen a következmények akár az egész további életre kihatással lehetnek. Ezért nagyon fontos, hogy az érintett gyermek már a zavar legelső jeleinek észlelésekor – még a maradandó károsodások kialakulása előtt – szakember elé kerüljön. Állapota felismerésében, a kezelések elfogadtatásában a családnak nagyon fontos támogató szerepe van, így a terápiát és annak szabályait a beteg, az orvos és a családtagok közösen alakítják ki. Ha szükséges, a tágabb környezetet (iskolát) is be kell vonni, mert a siker érdekében a kezelés előírásainak szigorú betartása szükséges.
Táplálkozási rendellenesség a leányok körében gyakoribb, aminek a hátterében a média által kijelölt, és a mindennapi életünkben túlzottan hangsúlyozott, a kórosan rosszul táplált tápláltsági állapothoz nagyon közel álló női szépségideál is azonosítható. A magyar 7–11 éveseknek csak 25%-a rendelkezik a tápláltsági állapot rosszul vagy túltáplált, illetve kövér formájával, ennek ellenére e korosztály közel 50%‑a nem elégedett a testszerkezetével, ami világosan mutatja, hogy a gyermekek (valós) testszerkezete és a saját testükről alkotott képe (testképe) jelentősen eltér egymástól. Nagyon fontos azonban tudatosítani, hogy táplálkozási zavarok a fiúk körében is előfordulhatnak (példát lásd inverz anorexia), és nem csak a pubertáskorúak korcsoportjában megjelenő problémáról van szó.
A táplálkozási zavarok nehezen gyógyíthatók, illetve gyógyulás után újból kialakulhatnak. Ennek oka, hogy kialakulásuk hátterében leggyakrabban lelki problémák – esetleg személyiségi zavarok – állnak (például gyenge problémamegoldó képesség, önértékelési vagy teljesítményproblémák, testképzavar).
Bizonyos személyiségjegyeket viselő emberek körében a megjelenés kockázata az átlagosnál nagyobb: veszélyeztetettebbek például az ártalmakat (stresszt, konfliktusokat) kerülő, alacsony önértékelésű, nehezen együttműködő embertársaink.
Az evészavar sokszor a „segélykérés”, a figyelemfelhívás egyik formája. A szülők, a pedagógusok, a gyermekekkel foglalkozó felnőttek feladata ebben az esetben az, hogy a segélykérő jeleket felismerjék, és segítsék a táplálkozási zavarral élő gyermeket abban, hogy minél előbb szakember foglalkozhasson vele – szakember segítségével ugyanis a tényleges táplálkozási zavar és az annak következtében kialakuló testfejlettségbeli károsodások az esetek nagy százalékában megelőzhetők.
A táplálkozási zavarok alaptípusai (Csenki 2015, Tasnádi 2015):
- az életkornak, nemnek, életmódnak megfelelő testtömeg fenntartásának elutasítása (példa: anorexia nervosa);
- az életkornak, nemnek, életmódnak megfelelő szükségletnél lényegesen nagyobb mennyiségű táplálék elfogyasztása (például habzsoló étkezés), majd a túlzott mértékben bevitt táplálékok eltávolítása „kitisztító” eljárásokkal (önhányattatással, hashajtókkal, lásd bulimia nervosa);
- habzsoló étkezés kitisztítás nélkül, amely a túlzott táplálékbevitel következtében fokozott fizikai aktivitás mellett is elhízáshoz vezet (példa: túlevés, falászavar).
Ezen fő típusokon kívül előforduló, jellegzetességeik alapján típusokba nem sorolható legfontosabb táplálkozási zavarok a következők:
- pica (ejtsd: pika; a betegség neve a szarka madár tudományos nevéből ered): nem táplálék típusú anyagok (például föld, papír, kréta, vakolat, cigaretta csikk, haj, széklet, fogkrém, szappan) nagy mennyiségű fogyasztása; ezek a tevékenységek a környezet megismeréséhez kötődő ősi, természetes, normális szokások, amik átlagosan 1,5-2 éves korra eltűnnek – ha ezt követően is megmaradnak, akkor már táplálkozási zavarok;
- orthorexia nervosa: megrögzöttség az „egészséges”-nek, illetve „bio”-nak minősített ételek fogyasztásában;
- diabulimia: az 1-es típusú cukorbetegség (diabetes) és a bulimia nevű táplálkozási zavar együttese; a cukorbeteg fogyni akar, ám a szükségestől jóval több táplálékot fogyaszt el, és a bevitt energia többlettől nem „béltiszító” eljárással, hanem a szükségesnél kisebb adag inzulin beadásával, vagy az inzulininjekció elhagyásával akar megszabadulni (ezzel nehezíti, illetve megakadályozza, hogy a sejtek a vérből felvegyék a vércukrot, amiből azután tartalékot képezhetnek);
- szelektív evés: beszűkült spektrumú táplálkozás, új ételek fogyasztásának megtagadása; az étkezési normák kialakulása elmarad, és ez minőségi éhezéshez vezet;
- fóbiás típusú evészavar: étkezések kerülése félelem, szorongás miatt (például félelem a félrenyeléstől, hányástól);
- inverz anorexia: a túlzott soványságtól való félelem, ami férfiak körében lényegesen gyakoribb; izomtömeg növelése érdekében túlzott fizikai aktivitás végzése, speciális étrend követése, étrend-kiegészítők fogyasztása jellemzi;
- éjszakai evés szindróma: álmatlanság, sokszor tudattalan éjszakai evésperiódusok jellemzik.
Kövérség, elhízás
A kövérség (obezitás, elhízás) egy olyan betegség, amiben az energiafelvétel és energiafelhasználás egyensúlya eltolódik az előbbi javára, és a felesleges energia raktározásra kerül a sárga zsírszövetben (röviden testzsírban). Kialakulásának leggyakoribb okai:
- mozgáshiány;
- túlzott mértékű, rendszertelen táplálkozás, illetve nem megfelelő tápanyagösszetételt biztosító táplálkozás;
- alvási nehézségek, zavarok (kevés, nem pihentető alvás, krónikus kialvatlanság);
- krónikus betegségek, illetve ezek kezelésének mellékhatásaként is kialakulhat;
- hormonháztartási zavarok, melyek hátterében állhat
- genetikai eredetű, öröklött betegség,
- hajlam vagy
- környezeti hatás is.
A környezeti hatások közül a legjelentősebb a megnövekedett stressz-szint, és újabban egyre nagyobb figyelmet kap a mikroműanyagok okozta szennyezés (utóbbiak a szervezetünkbe a levegővel és az ételekkel, italokkal is bejuthatnak). A két hatás közös következménye a hormonrendszer egészséges működésének felborítása.
A fizikai és a mentális stressz (túlzott fizikai teljesítmény, szorongás) a mellékvesekéregben több stresszhormon (kortizol) termelődését váltja ki. A kortizol emeli a vércukor- és inzulinszintet, ezzel felkészít a futásra, menekülésre, küzdésre, és a leadott energia pótlására nagyobb energiatartalmú ételek iránti étvágyat kelt. Közvetlenül hat a bélmikrobiomra, és olyan irányban változtatja meg annak összetételét, amit a kutatók összefüggésbe hoztak a zsírszöveti energiaraktárak bővítésével, azaz az elhízással.
Az ételekbe kerülő mikroműanyagok – méretük egyre kisebb sorrendjében – átjuthatnak a bélhámon, bekerülhetnek a keringésbe, sőt, átjutva a vér-agy gáton az agyműködést közvetlenül is képesek lehetnek befolyásolni. Egereken végzett kísérletek bizonyították, hogy a mikroműanyagok képesek elhízást okozni az egészséges bélmikrobiom és a szervezet anyagcsere folyamatai egyensúlyának káros irányba való eltolásával.
TUDOM-E?
A mikrobiom jelentős részét (tömegét) a Bacteroidetes, a Firmicutes, az Actinobacteria, a Proteobacteria és a Verrucomicrobiai csoportok adják úgy, hogy a fajok 90%‑a az első két csoportba tartozik. A normál testalkatúakban a Bacteroidetes baktériumok többen vannak, mint a Firmicutes csoportba tartozók, ám ez az arány elhízottakban fordított.
Annak hátterében, hogy az eltérő összetételű bélmikrobiomnak – közvetlenül vagy közvetve – az egész szervezetre kiterjedő hatása van, az is áll, hogy az általa termelt hatóanyagok befolyásolják a bélhám átjárhatóságát: túlsúly és elhízás esetén olyan faktorok is bekerülnek a szervezetbe, amik a normál testalkatúakban nem, vagy csak nagyon kis mennyiségben. Ezzel megmagyarázható az a tény, hogy egy bélmikrobiom faj miért lehet észrevétlen (semleges hatású) egy egészséges mikrobiom tagjaként, és jelenléte miért válhat károssá elhízáskor.
Az elhízással járó változásokat az alábbi ábra foglalja össze.
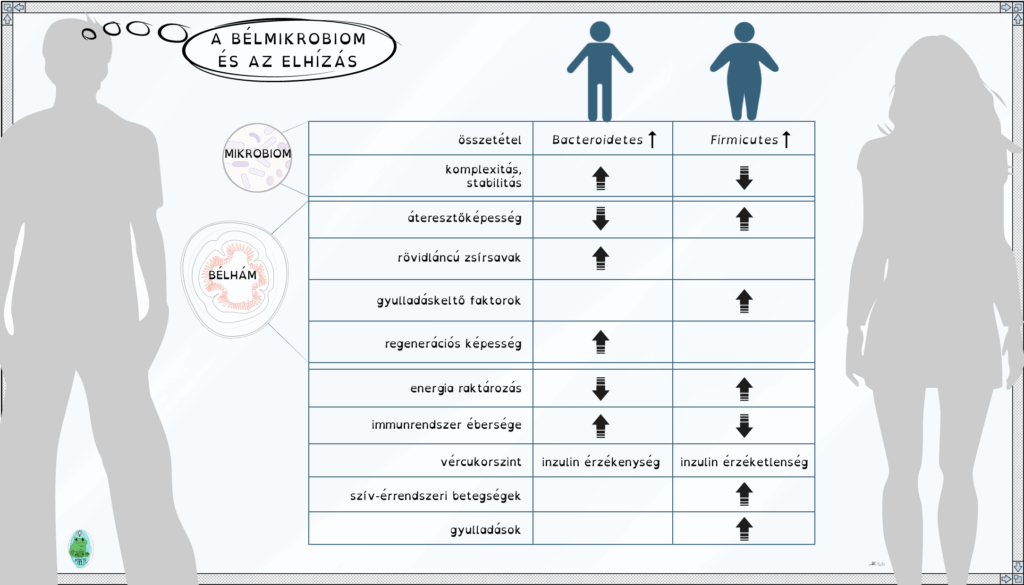
A kövérség kezelése az okoktól és az elhízás mértéktől függ.
Kisebb súlyfelesleg leadása (az esetek többségében) elérhető az életmód tényezőinek megváltoztatásával: az étrend és az étkezési szokások átalakításával, valamint a fizikai aktivitás fokozásával (rendszeres testmozgás bevezetésével). A hosszútávú siker eléréséhez nélkülözhetetlen a családi támogatás (a megfelelő körülmények kialakítása), a bíztatás és a sikerélmények, amik fenntartják a kitűzött súlyfelesleg leadása iránti elköteleződést. Mivel így az életmódváltás az egész családot érinti, minden családtagnak hasznára válik.
A súlyos mértékű elhízás esetén az életmódváltás mellett már gyógyszeres kezelés, illetve műtéti beavatkozás is szükséges lehet (a gyógyszeres kezelések alapjait adhatják az éhség-jóllakottság központ működését szabályozó hormonok, lásd itt).
ÚTRAVALÓ
Törekedj arra, hogy rendszeres időpontban egyél!
Fontos tudatosítani magunkban, hogy életmódunk tényezőire tudatosan figyelve megelőzhetjük a kövérség kialakulását. Ez a betegség lehetséges szövődményei (cukorbetegség, szív-érrendszeri betegségek, immunrendszer gyengülése, ízületi és egyéb gyulladások) miatt is kiemelt jelentőségű, de azért is érdemes a gyermekek tápláltsági állapotára odafigyelni, azt ellenőrizni, mert minél idősebb egy kövér gyermek, annál nagyobb az esélye, hogy felnőttként is kövér lesz
– Figyelj arra, hogy mit, mennyit és hányszor eszel (ajánlásokért lásd a táplálékpiramist és az OKOSTÁNYÉRt)!
– Csak akkor egyél, amikor valóban éhes vagy, vígaszt ne keress az evésben!
– Az energiabevitel mértékéhez igazítsd fizikai aktivitásod!
TUDOM-E?
A kövérségnek két, következményeiben is eltérő típusa van – a kettő között legegyszerűbben a zsírszöveti többlet helyzete alapján tudunk különbséget tenni.
Az egyik esetben a súlytöbbletet a bőraljában, a másik esetben pedig a hasüregben felszaporodó zsírszövet okozza. Az elhelyezkedésben megmutatkozó, látszólag kis jelentőségű különbség nagyon lényegessé válik, ha tudjuk, hogy a bőrben lévő zsírszöveti sejtek vér- és ezzel oxigén ellátása kielégítő marad, míg a hasi zsigerek közötti sejteké romlik, mert az egymáshoz nyomódó felszínek között egyre több olyan sejt lesz, ami nem kap elegendő oxigént. Az oxigénhiány megváltoztatja a sejtek anyagcseréjét, ezzel „egészséges” funkciók eltűnnek, károsak pedig megjelennek.
Az alábbi ábra feltüntet olyan, a testtömeg mérés alapján normális tápláltsági állapotú kategóriát is, ahol a zsírsejtek anyagcseréje már nem egészséges, de túlsúly még nem jelenik meg.

Alultápláltság, soványság
A soványság a tápláltsági állapotnak az alultáplált vagy helyesebben rosszul táplált formája, amely a kövérséghez hasonlóan számos betegség kialakulásának kockázatát növeli. Kialakulhat
- az életkornak, a nemnek, a fizikai aktivitás szintjének, az egészségi állapotnak megfelelőtől jelentősen kisebb mértékű táplálékfelvétel,
- a bevitt táplálék hiányos felszívódása (például rendszeresen fellépő hasmenés, hiánybetegség) vagy hasznosulásának zavara következtében.
Alultápláltság esetén nem áll rendelkezésre elegendő tápanyag, energia a növekedéshez, a szövetek fenntartásához és a funkcióik megfelelő szintű ellátásához, hiszen a tápanyag- és energiafelvétel, valamint a felhasználás egyensúlya a felhasználási oldal irányába tolódik el.

Hosszabb ideig tartó éhezés során az életfunkciókat biztosító anyagcsere szintje jelentős mértékben csökken. A szervezet az energiaszükségletet kezdetben a zsírraktárakból felszabaduló szabad zsírok felhasználásával biztosítja, majd a zsírraktárak kiürülését követően a fehérjék lebontása is megkezdődik. Emiatt a zsírtömeg vesztést az izomtömeg mennyiségének csökkenése követi. Az alultápláltság egészségi állapotot érintő, legfontosabb következményei:
- testtömeg csökkenés,
- elhúzódó gyógyulási folyamatok,
- egyre törékenyebb csontok,
- immunrendszeri zavarok,
- anyagcserezavarok,
- hiánybetegségek kialakulása,
- bélmozgások csökkenése,
- bélmikrobiom változások, kóros fajok betelepedése,
- nőknél menstruációs zavarok,
- vese elégtelenség,
- szívműködési zavarok,
- vérzési, alvadási zavarok,
- fáradékonyság, levertség, kimerültség,
- depresszió, magatartászavarok.
Ezek az éhezést kísérő folyamatok a test szerkezetét és működését is jelentős mértékben befolyásolják, különösen súlyos következményekkel járnak gyermekeknél, amikor az energia- és tápanyagbevitel egy jelentős része – a fenntartó folyamatok mellett – a test növekedési folyamataira fordítódna. A gyermekkori éhezés – az éhezés típusától és súlyosságától függően – a gyermekek növekedési és érési folyamatait lassíthatja, akár meg is akaszthatja, és legsúlyosabb esetben halálhoz is vezethet.
A tünetek észlelésekor mindenképpen orvoshoz kell fordulni, mert a háttérben komoly, akár daganatos betegség is állhat – volt rá példa, hogy barna zsírszöveti daganat okozott jelentős testsúlycsökkenést (a daganat eltávolítása után visszaállt a normál testsúly).
Az alultápláltság kezelése függ annak mértékétől, az általános állapottól és egyéb esetleges társbetegségektől. Az elsődleges teendő a hiányzó tápanyagok pótlása kalóriában és fehérjékben gazdag ételek fogyasztása. Ez esetben indokolt az étkezések közötti mértéktartó nassolás és magas kalóriatartalmú italok fogyasztása.
Az alultápláltság elkerülhető egészséges, átgondolt étrenddel és megfelelő életvitellel (rendszeres étkezések, mértéktartó fizikai aktivitás, stresszhelyzetek megfelelő kezelése).
Kóros soványság
A kóros soványság tudományos neve anorexia nervosa (az „anorexia” görög eredetű szó, jelentése étvágytalanság). 95%-ban nőket érint. Az alábbi tünetek jellemzik:
- az életkornak és a nemnek megfelelő testtömeg alsó határértékétől legalább 15%-os elmaradás (például, ha 50-55 kg az ajánlott testtömeg, akkor ez 50-7,5=42,5 kg alatti testtömeget jelent);
- félelem a tömeggyarapodástól, elhízástól;
- testképzavar: a beteg túlsúlyosnak látja magát még jelentős súlyvesztés esetén is;
- ételek fogyasztásának visszautasítása, de ha eszik, energiaszegény ételeket és italokat fogyaszt;
- fokozott fizikai aktivitás;
- izomzat alulfejlettsége, testhőmérséklet csökkenése, vérszegénység, csontritkulás, szívelégtelenség;
- nemi hormonok csökkent mértékű elválasztása, lányoknál menstruációs ciklus rendszertelensége, menstruáció – nem terhesség miatti – elmaradása;
- sápadt, ráncos, száraz bőr;
- speciális viselkedési mintázat (például titkolózás, rejtőzködés, hazudozás, bezárkózottság, közös étkezések kerülése, anorexiások által fenntartott, tapasztalatokat megosztó, internetes oldalak gyakori látogatása);
- ingadozó hangulat;
- koncentrációs képesség romlása.
A kóros soványság betegség kialakulásának oka pontosan nem ismert. Állhat a háttérben például az, hogy az agy nem reagál az éhséghormonra, de hogy ezt mi váltja ki egy olyan betegben, aki előzőleg egészséges volt, nem tisztázott. A szövődmények bármely, a fenti felsorolásban szereplő szervet érinthetik; ezek közül az életet veszélyezteti a szívelégtelenség (hirtelen szívhalál), a veseelégtelenség (a só- és vízháztartás felborulása), illetve a súlyos depresszió (öngyilkossági hajlam erősödése).
A beteg csak részben látja be, hogy beteg, ezért a tünetek feltárásában segítségre szorul, az orvoslátogatásra ösztönözni kell. Fontos tudni, hogy az étkezésre való biztatás, rendszeres noszogatás nemhogy nem vezet célra, hanem kifejezetten ártalmas!
A fizikai egészség helyreállítását célzó kezelések mellett nagyon fontos a lelki segítségnyújtás is. Ennek szellemében az evészavaros gyermekek kezelése a család bevonásával történik: a célok kitűzése és a szabályok megfogalmazása a beteg, a családtagok és az orvos közös megegyezése nyomán történik. Súlyos esetben a kezelést kórházban kezdik, mert az újratáplálás megkezdése súlyos szövődménnyel járhat. Amint a beteg tápláltsági állapota orvosilag indokolja, megkezdődhet otthon a hosszabb távú kezelés. A gyógyulás érdekében a közösen átbeszélt szabályokat a beteg környezetében (otthon, az iskolában, a munkahelyen) mindenkinek be kell tartania.
Bulimia
A bulimia (tudományos nevén bulimia nervosa) súlyos evészavar, amely az egészség, a társas viselkedések és közérzet jelentős romlását idézi elő. Általában a serdülőkor késői szakaszában vagy fiatal felnőttkorban jelentkezik. A kifejezés görög eredetű, szó szerint „ökörétvágyat” (boösz – ökör, limosz – étvágy), magyarul farkaséhséget jelent. Az alábbi tünetei vannak:
- az étkezés kontrolljának elveszítése – rendszeresen nagy mennyiségű étel gyors elfogyasztása;
- a túlzott táplálékbevitelt kompenzáló viselkedések: gyakori önhánytatás, hashajtók, vizelethajtók használata, fokozott fizikai aktivitás;
- megnagyobbodott nyálmirigyek,
- a kéz hátoldalán hámsérülések a hányás erőltetése miatt,
- a hányások (gyomornedv) következtében
- a szájüregben fogsérülések (zománckopás, fogszuvasodás), fogágybetegség;
- a garatban (torokban) torokfájás, hangszálgyulladás, rendszeres köhögés;
- „égő” nyelőcső (refluxbetegség: a gyomorszáj teljesen elvesztheti záró funkcióját, emiatt a gyomortartalom gyakran visszajuthat a nyelőcsőbe);
- lányoknál a menstruációs ciklus rendszertelensége;
- speciális viselkedési mintázat (például felhalmozott élelmiszerkészlet rejtegetése, témához kapcsolódó, a hasonló problémával küzdők által tapasztalatmegosztás céljából létrehozott internetes oldalak gyakori látogatása);
- depresszió;
- társulhat hozzá alkohol- és drogfogyasztás, önbántalmazás.
Az anorexiás betegtől eltérően a bulimiás beteg testsúlya általában normális, és a betegnek nincsen testképzavara. Előfordulhat testsúlyingadozás, ami a heti 5 kg-ot is elérheti.
A bulimia kialakulása hosszú folyamat, és a betegség évekig azonosíthatatlan maradhat. Kialakulásában örökletes tényezőknek, idegrendszeri eltéréseknek, bizonyos személyiségjegyeknek és családi, illetve környezeti hatásoknak is szerepe lehet. A beteg önértékelése általában alacsony, önmagát „meg nem értett személynek” tartja, múltjában nem ritkán negatív gyermekkori élmények (az édesanyához fűződő kiegyensúlyozatlan kapcsolat) húzódnak meg.
A falási rohamokat kiválthatja valamilyen negatív életesemény, például iskolai kudarc vagy párkapcsolati válság is. A falásrohamok szégyenérzetet és bűntudatot váltanak ki, aminek következtében a beteg igyekszik megszabadulni a feleslegesen bevitt tápláléktól. Az erőltetett hányás következményeként sürgős orvosi beavatkozásra is szükség lehet (a beteg idegen testet nyel a hányás elősegítésére, sérül a nyelőcső, elzáródnak a légutak, a hánytatószerek miatt szívritmuszavar lép fel).
A beteg ugyan könnyebben elfogadja, hogy orvosi segítségre van szüksége, mint egy anorexiás, de a tünetek azonosításában segíteni kell őt. A bíztatásra és támogatásra a diagnózis és a kezelés során is szüksége van. A terápia fontos része a megfelelő étkezési szokások elsajátítása, a falásrohamokat előidéző események azonosítása, és a viselkedés kontrolljának megtanulása. Családi környezetben élő betegnél eredmény csak a család közreműködésével (családterápiával) érhető el. A gyógyulás érdekében a közösen átbeszélt szabályokat a beteg környezetében mindenkinek be kell tartania. Az esetek több, mint felében a kezelés teljes gyógyulást hoz.
Orthorexia nervosa
Az orthorexia nervosa esetén a beteg nem az elfogyasztott étel mennyiségére, hanem annak minőségére figyel túlzott mértékben: rögeszméjévé válik a szerinte helyesnek vélt étrend betartására. A tünetek ebből adódnak:
- frusztráltság, bűntudat, önutálat érzése az önként vállalt szigorú táplálkozási szabályok megszegése esetén;
- túlzott idő fordítódik az élelmiszerek megismerésére, az étkezések tervezésére;
- teljesen kivonódás a közös étkezések (családi események, barátokkal történő étkezések) alól;
- a saját étkezési szokások jobbnak, felsőbbrendűnek értékelése;
- gyakran társadalmi elszigetelődés;
- szorongás;
- testképzavar és önértékelési problémák is előfordulhatnak.
A betegség ritkán jár együtt a fogyás iránti vággyal, ám egyes élelmiszercsoportok teljes megtagadása miatt akár alultápláltsággal vagy a tápanyaghiányokból fakadó egyéb egészségügyi tünetekkel (például hiánybetegségek megjelenésével) járhat.
A többi étkezési rendellenességhez hasonlóan orvosi kezelést igényel. A betegségtudat kialakulását nehezíti, hogy a beteg nehezen látja be, hogy az egészséges étrend követése káros lehet az egészségére. A terápiát orvos, pszichológus és étkezéstudományi szakember (dietetikus) együttműködve állítja össze.
A megelőzésben fontos kellő óvatossággal és megfontoltsággal fogadni a közösségi médiában terjedő egészséges életmódra vonatkozó ajánlásokat, még akkor is, ha azok rekord gyorsasággal gyűjti a lájkokat.
Egészségmagatartási zavarok
Ez a bejegyzésünk olyan témával foglalkozik, amit érdemes felnőttel átbeszélned, különösen akkor, ha úgy érzed, hogy a szóhasználat, a hosszú mondatok miatt az egyes részleteit nem érted világosan. Bíztatunk, hogy kezdj bele az olvasásba, s ha elakadsz, ha már túl sok az ismeretlen fogalom, mutasd meg a leírást egy olyan felnőttnek, akiben megbízol és nézzétek át együtt a szöveget.
Az egészségmagatartási zavarok a testi és mentális fejlődést, az egészségi állapotot veszélyeztető úgynevezett egészségkárosító viselkedési formák. E viselkedési formák előfordulási gyakorisága gyermekkortól kezdődően fokozatosan növekszik, és a serdülőkor e viselkedési formák kialakulása szempontjából a legnagyobb kockázattal bíró életkori szakasz az ember életében.
Egészségmagatartásunkat döntő módon három fő csoport tényezői, a biológiai, a pszichológiai, illetve szociális tényezők csoportjai együttesen formálják.
Az egészségmagatartási zavarok kialakulásának biológiai kockázati tényezői:
- testformánk, testösszetételünk jellemzői, az életkorunkra és nemünkre jellemző átlagos értékektől való eltérések (testképünket, önértékelésünket, testünk elfogadását és ezzel együtt egészségmagatartásunkat alakítják),
- genetikai adottságok, betegségekre való hajlamok: bizonyos idegrendszeri betegségek egészségmagatartási zavarok kialakulásához vezethetnek, ,
- bizonyos életkori szakaszok, például a serdülőkor: ebben az életkori szakaszban intenzíven formálódik a test szerkezete, kialakulnak a másodlagos nemi jellegek, és ezeket a fejlődési folyamatokat az önazonosság keresése, a pszichikai funkciók nagyfokú kiegyensúlyozatlansága és a fokozott önmegfigyelés kíséri, a különböző életfelfogások, értékek, szerepek, kommunikációs stílusok kipróbálása, miközben a fokozott inger- és kockázatkereső magatartás jelenik meg.
Az egészségmagatartási zavarok kialakulásának lelki-társadalmi (pszicho-szociális) kockázati tényezői:
- az egészséggel kapcsolatos téves elképzelések, tévhitek (például esetleges félelmek betegségektől vagy orvosi kezelésektől),
- egészségmagatartási zavarral (például dohányzás) kapcsolatos korábbi pozitív tapasztalatok („a cigi megnyugtat és segít abban, hogy ne hízzak el”),
- a személyiség fejlődésének, az éntudatosság kialakulásának, az énkép és önértékelés formálódásának zavarai (fejletlen énkép, önkontrollfunkciók zavara, kommunikációs, érzelemkifejezési és önérvényesítési nehézségek, a megküzdési stratégiák hiánya, a felnőtté válástól való félelem, túlzott megfelelésigény),
- lelki-társadalmi (pszichoszociális) fejlődési visszamaradottság: amikor a gyermeki gondolati és érzelmi világ a serdülőkortól nem fejlődik tovább (például az énközpontú világnézet fennmaradása, a realitás téves észlelése, a szabadság téves illúziója, környezeti követelményekkel történő megküzdés elkerülése),
- kreatív tevékenységek hiánya, intellektuális érdeklődés alacsony szintje (hobbik hiánya, átlagostól ritkább mozi-, színház- és koncert-látogatás, olvasás, beszélgetés), alacsony szintű fizikai aktivitás,
- gyenge iskolai teljesítmény, folyamatos iskolai kudarcok, tanulási nehézségek, iskolai beilleszkedési zavarok, iskolai magatartási nehézségek (osztályismétlés, iskolakerülés, csavargás, az iskolából való eltanácsolás és kizárás),
- rossz családi légkör, szülők részéről túlzott engedékenység vagy túlzott szigor, túl büntetőkorlátozó vagy túl megengedő hozzáállás, gyermekkori bántalmazások (családi erőszak, fizikai, érzelmi, szexuális bántalmazás),
- család gyakori helyváltoztatása, a családi háttér rendezetlensége, családban előforduló szerfogyasztás, család kedvezőtlen gazdasági-társadalmi státusza,
- kortársak pszichoaktív-anyag használata és az azzal kapcsolatos hozzáállása, véleménye,
- a kortársak általi negatív megbélyegzésnek kerülése, a pszichoaktív szerek fogyasztásával kapcsolatos kortársak által elfogadott modellek túlzott követése, a kellő veszélyérzet, felelősségérzet hiánya.
- reklám és a tömegkommunikáció hatása (lásd alkohol- és cigaretta-reklámok).
A segítségkérés lehetőségei
Ha egy gyermek egészségmagatartási zavarban szenved, például esetenkénti vagy rendszeres drogfogyasztó, a családja számos intézmény szakemberéhez fordulhat. Elsőként javasoljuk, hogy kérjék a gyermekkel foglalkozó pedagógusok tanácsát, hogy településükön mely intézmények szakembereihez fordulhatnak segítségért.
Minden esetben a gyermekek együttműködésére is szükség van a viselkedészavar megoldásában, ezért nagyon fontos, hogy a szülők a legelső lépésektől kezdve vonják be gyerekeiket a segítségkérés folyamatába, kérjék ki véleményüket, hogy a gyermekek bizalma irányukba, a nekik segíteni akaró szakemberek felé töretlen legyen.
Hazánkban a Magyar Családsegítő és Gyermekjóléti Szolgálatok Országos Egyesületében működő gyermekjólléti szolgálatok észlelő és jelzőrendszerként működnek. A gyermekjólléti szolgálatok elsődleges célja a gyermeket fenyegető veszélyek elleni küzdelem, amely küzdelembe a gyermekek egészségmagatartásának egészségüket, megfelelő testi és mentális fejlődésüket megzavaró zavarainak kezelése is beletartozik. A szolgálatok együttműködnek a védőnői szolgálattal, a háziorvosokkal, a házi gyermekorvosokkal, a családsegítő szolgálatokkal, a nevelési-oktatási intézményekkel, a nevelési tanácsadó intézményekkel, a rendőrséggel, a pártfogó felügyelői szolgálattal, az áldozatsegítés és a kárenyhítés feladatait ellátó szervezetekkel, társadalmiszervezetekkel, krízisközpontokkal, egyházakkal és számos alapítvánnyal.

